Complicaciones digestivas de niños/as con CDG

Los niños con CDG con frecuencia tienen síntomas digestivos y problemas nutricionales
Las causas no están bien aclaradas, son múltiples y en definitiva se deben a una glicosilación anormal de las proteínas a nivel de la mucosa del aparato digestivo.
Las principales complicaciones digestivas que pueden tener son: fallo de medro, reflujo gastro-esofágico, disfagia orofaríngea y enteropatía.
1) ¿Qué es el fallo de medro?
El fallo de medro es un cuadro clínico que ocurre en lactantes y niños pequeños caracterizado por una ingesta insuficiente con una curva de peso y a veces de talla no adecuados para su edad. No tiene una causa aparente y si no se trata puede llegar a la malnutrición.
En el CDG las causas no están bien aclaradas y parecen ser múltiples, como la inflamación, el transporte anormal de lípidos a través del enterocito o la permeabilidad intestinal anormal relacionada con la glicosilación anómala.
¿Cómo se puede favorecer el crecimiento en pacientes con CDG?
El crecimiento se ve afectado desde la primera infancia, observándose un bajo índice de ganancia de peso, seguido de un crecimiento lineal alterado, que se va estabilizando con el tiempo.
Siempre deberemos investigar si se asocia a otras complicaciones digestivas como el reflujo (vómitos), diarrea o la disfagia que pueden empeorar el cuadro. Si existen, siempre se deben tratar para optimizar al máximo el crecimiento.
Además de tratar las complicaciones asociadas, para favorecer una buena ganancia de peso se deben ofrecer comidas hipercalóricas, que concentren gran cantidad de nutrientes y calorías.
El objetivo es aumentar la ingesta calórica. Sin embargo los niños con fallo de medro presentan dificultades para comer, así que deberemos ofrecer la misma cantidad de comida pero con una mayor proporción de calorías y nutrientes. Lo que se denomina “enriquecimiento de la dieta”.
Existen muchas pautas de enriquecimiento, en general se aconseja aumentar el aporte de aceites, agregar en purés leche en polvo, maicena quesitos.., rebozar las carnes y pescados, preparar las comidas con salsas… Más abajo hay una serie de consejos, que damos a nuestros pacientes:
Cómo enriquecer la dietaAñadir
Más ideas para enriquecer la dieta
Batidos caseros
Ideas para enriquecer la leche
|
Se deben dar unas recomendaciones generales:
Enmascarar los alimentos que no le gustan, ofrecer su alimento favorito en distintos platos, preparar texturas blandas y de fácil masticación (salsas..) y presentar los platos de forma que llamen la atención para que comer les sea más divertido.
…Pero si con esto no es suficiente?
Si después de todo lo anterior el niño sigue estancado en el peso se utilizarán fórmulas enterales como suplemento. Si se utilizan como suplemento, es mejor darlas fuera de las comidas (como postre o en la merienda) por su efecto de saciedad.
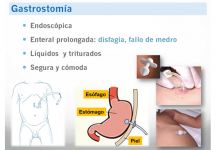
Si es insuficiente puede llegar a necesitar el uso de sonda nasogástrica o gastrostomía.
Si además el niño presenta reflujo gastro-esofágico puede empeorar más el crecimiento. Durante los primeros años de vida si existe malnutrición y reflujo gastro-esofágico pueden ser útiles las fórmulas elementales (en ellas las proteínas se sustituyen por aminoácidos para facilitar su absorción).
2) ¿Qué es el reflujo gastro-esofágico?
Es el paso del contenido gástrico al esófago, a través del esfínter esofágico inferior..
Los síntomas típicos son vómitos y regurgitaciones, pero también se puede manifestar con eructos excesivos, rechazo del alimento, irritabilidad, trastornos del sueño… Los niños más mayores pueden explicar acidez y ardor torácico.
En el CDG es muy frecuente durante los primeros años debido a la hipotonía.
Existen varias formas de diagnosticarlo, es importante su correcta derivación a una unidad especializada para un correcto manejo
¿Tiene tratamiento el reflujo gastro-esofágico?
Tras la valoración del reflujo y las consecuencias que produce en cada niño hay que instaurar un tratamiento.
Muchos niños se benefician de medidas posturales higiénico-dietéticas, se recomienda elevar la cabecera de la cama, no acostarse después de comer, evitar el sobrepeso y restringir alimentos que favorecen o empeoran el reflujo (chocolate, grasas, ácidos como tomate o cítricos, bebidas con gas)
También se pueden emplear fármacos que disminuyen la acidez gástrica y/o fármacos que aumentan el tránsito digestivo.
En último recurso, en casos de reflujo complicado que no mejora al tratamiento médico puede recurrirse a la cirugía (Nissen).
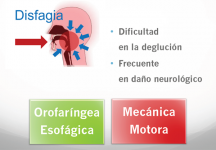
3) ¿Qué es la disfagia?
Otra causa de rechazo del alimento puede ser la disfagia (dificultad para tragar los alimentos). Con frecuencia se asocia a pacientes neurológicos y a niños con hipotonía. Se sospecha en el paciente neurológico que presenta tos con la ingesta y síntomas respiratorios frecuentes, se asocia también a malnutrición.
Según el tipo de disfagia se puede beneficiar con espesantes o con vías de nutrición artificial (sonda nasogástrica o gastrostomía).
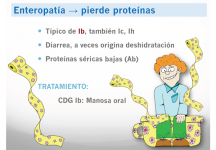
4) Enteropatía
La enteropatía es frecuente en la CDG tipo Ib, aunque también se puede dar en los otros tipos en edades tempranas. Las causas son la inflamación y la alteración de la permeabilidad intestinal debido a la alteración de la glicosilación. Presentan diarreas e incluso a veces deshidratación. Deben ser tratados con sueros de rehidratación y fórmulas de nutrición enteral.
En el caso del tipo Ib es una enteropatía que “pierde proteínas”, y tiene tratamiento causal con Manosa oral.
¿Toleran todos los alimentos los niños con CDG?
Aunque los niños con CDG toleran carbohidratos, proteínas y grasas y por ello la dieta no debe estar restringida en ninguno de estos componentes esenciales, los posibles vómitos y diarreas, así como la disfagia que presentan algunos pacientes, determina que su ingesta tenga un bajo contenido energético. Por ello, debe asegurarse una ingesta energética óptima.
Los niños con CDG pueden beneficiarse de una terapia nutricional adecuada, que proporcione a los pacientes el adecuado aporte de macro (proteínas, carbohidratos y grasas) y micronutrientes (vitaminas y oligoelementos). Se ha de realizar una dieta variada que utilice todos los grupos de alimentos en proporciones adecuadas.
El soporte nutricional adecuado es imprescindible para todos los pacientes en cualquier estadio de su enfermedad. Este incluye tanto la planificación de una dieta adecuada para cubrir sus necesidades energéticas, de vitaminas y minerales, como la instauración de vías de alimentación artificiales, como la sonda nasogástrica o la gastrostomía, en el caso de trastornos de la deglución.
En general, es útil una dieta rica en alimentos con elevado contenido en sustancias antioxidantes, ya que en toda enfermedad crónica tiende a generarse un exceso de producción de radicales libres derivados del oxígeno. Estos se eliminan mediante el concurso de un sistema de enzimas antioxidantes y sustancias antioxidantes (vitaminas E, A, C, ubiquinona y glutatión).
Si la generación de radicales libres supera la capacidad antioxidante de nuestro organismo, se produce un estrés oxidativo, dañándose lípidos de membrana, proteínas y ácidos nucleicos.
La administración de alimentos ricos en antioxidantes es especialmente útil en todas las enfermedades crónicas, entre ellas, los CDG. Por ello, las frutas y verduras, ricas en vitaminas C, E y A son muy aconsejables.
Documentos
Dra. Ruth Romero Servicio de gastroenterología, hepatología y nutrición del Hospital Sant Joan de Déu - Barcelona
- 10050 lecturas